近日,四川大学介入手术团队成功自主完成全区首例肾巨大动脉瘤栓塞术。该项技术的成功开展标志着我院处理血管复杂高危手术的技术水平再上新台阶,对解除患者潜在大出血风险有重大意义。
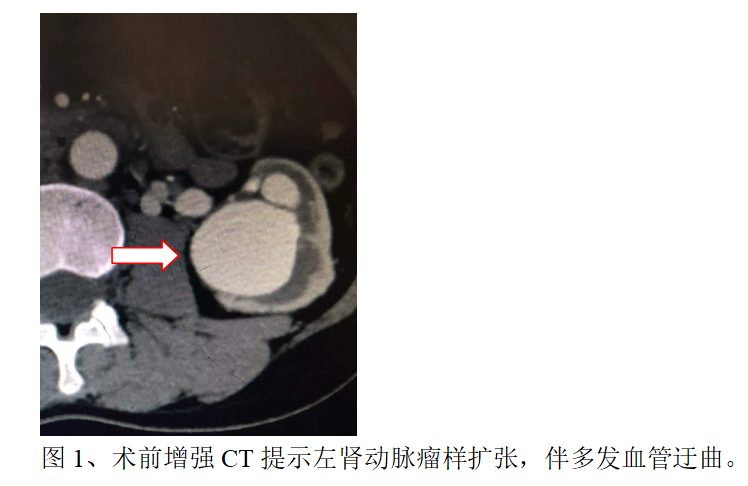
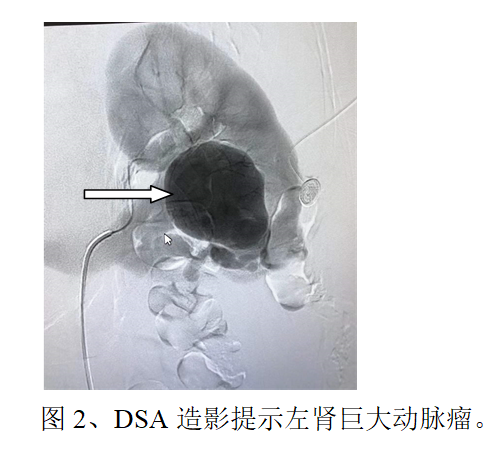
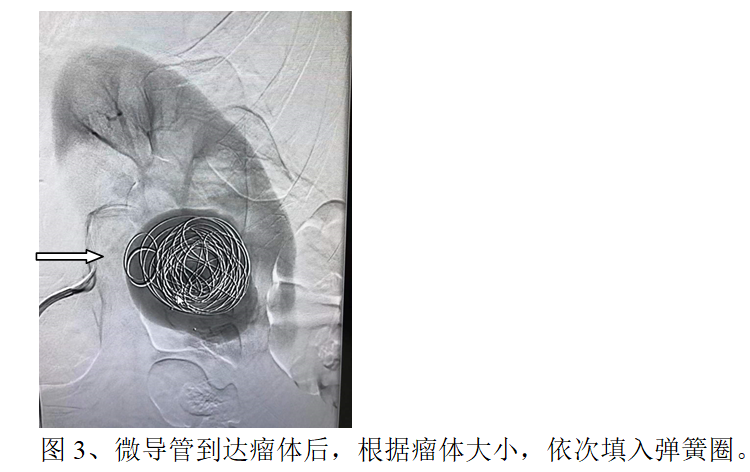
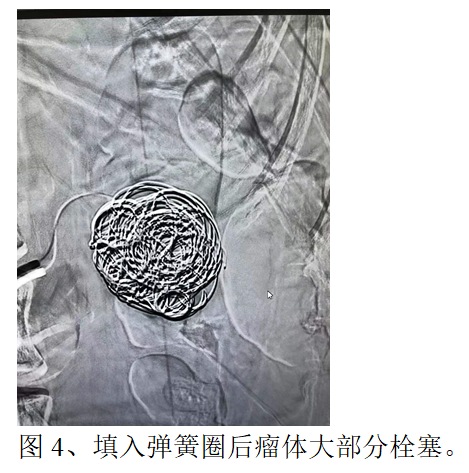
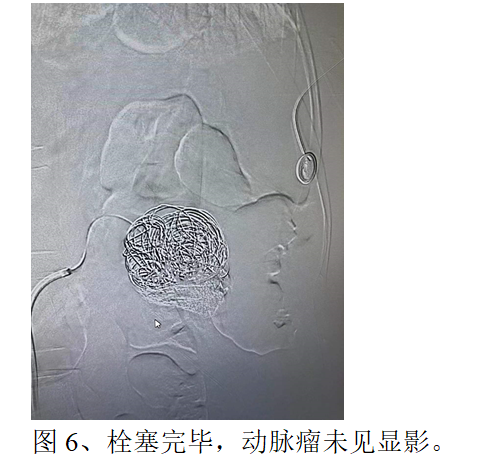
刘女士,于我院体检发现“左肾动脉瘤”,经过详细的阅读CT片及讨论,介入血管科李江涛主任经患者本人及家人同意后,决定行左肾动脉造影术明确诊断(DSA血管造影为血管相关疾病诊断“金标准”),根据造影结果制定左肾动脉瘤栓塞方案,于2022年05月07日,为患者实施了全麻下左肾动脉瘤栓塞术。仅用了1个小时就顺利完成了手术——“完美拆弹”!创口也只有针眼那么大。
此项手术的成功开展标志着我院在四川大学华西医院的深度领办下,医院介入诊疗水平取得新的突破!今后我科将继续探索开展新技术,为全区人民的身体健康提供了更强有力的保障,力争为双流人民的身体健康和医疗发展做出更大的贡献。

认识内脏动脉瘤
随着生活方式和饮食习惯的改变,血管疾病的发病率呈逐年上升趋势。大家都知道心脑血管病是人类的一大“杀手”,殊不知在我们的肚子里有时也会隐藏着一位无声的“杀手”——内脏动脉瘤。表现为呼吸急促、四肢冰冷、血压下降、脉搏加快、肚子逐渐膨隆,穿刺腹部可以抽出不凝固血液,大部分患者终因诊断不清,治疗无效,在十几或二十几分钟内丧命。一个正常人怎么会突然腹腔大出血导致丧命呢?这很可能是内脏动脉瘤破裂大出血。如果说腹主动脉瘤是埋在肚子里的“定时炸弹”,那内脏动脉瘤就相当于埋在肚子里的“地雷”。所以,内脏动脉瘤破裂的威力也不容小觑,也会因破裂而导致出血性休克或死亡。
随着无创伤性血管成像技术,如CT血管成像(CTA)、磁共振血管成像(MRA)的广泛应用,越来越多的内脏动脉瘤被发现,包括大量无症状、未破裂的内脏动脉瘤。
病因
内脏动脉瘤的病因尚未完全阐明。
1.脾动脉瘤
妊娠(多产妇多见)、门静脉高压、胰腺炎、损伤。
2.肝动脉瘤
创伤、感染、动脉硬化、先天发育异常。
3.肠系膜动脉瘤
感染、动脉粥样硬化、动脉夹层及外伤。
4.腹腔干动脉瘤
动脉粥样硬化、动脉壁中层变性、外伤、感染等。
5.肾动脉瘤
动脉硬化、先天发育异常、创伤。
临床表现
1.脾动脉瘤
内脏动脉瘤中脾动脉瘤的发病率最高,大概有15%~50%的脾动脉瘤患者有临床症状,如上腹或心前区疼痛或不适,背部或左肩胛骨下疼痛。多数脾动脉瘤破裂出血到腹腔,可有急性失血性休克的表现和突发性急性腹痛,疼痛可放射至背部或肩部。
2.肝动脉瘤
可有上腹部不适,压迫胆道会引起发热、黄疸,瘤体破裂会引起失血性休克、消化道出血等症状。
3.肠系膜动脉瘤
多表现为上腹疼痛,可为持续性隐痛或阵发性绞痛,一些患者会出现腹胀、消化不良等慢性肠缺血的表现。
4.腹腔干动脉瘤
常表现为上腹不适或胀痛,可有背部放射痛。瘤体破裂后,多表现为腹腔内出血或消化道出血,常导致休克,后果严重。
5.肾动脉瘤
可表现为高血压、肾功能异常,肾动脉栓塞造成肾梗死时常有腹痛、腰痛,瘤体破裂时可出现失血性休克。
治疗方式
内脏动脉瘤的治疗方法目前主要有外科手术和经导管介入治疗两种,主要根据动脉瘤的位置、大小、来源动脉以及原发病等具体情况选择治疗方法。随着介入技术的发展,经导管介入治疗因微创、高成功率、低并发症率而成为治疗内脏动脉瘤的首选方法。
介入治疗优势主要在于不必开腹,而采用微创手段、操作相对简单且治疗成功率高,适用于外科手术困难或者不能耐受或不愿接受外科手术者,目前已成为内脏动脉瘤治疗的首选方法。主要治疗方式包括动脉栓塞术和支架置入术。
介入治疗的最大的优势在于创伤小,恢复快,安全无痛苦。




