
74岁的蒋大爷,近1年来频繁发生右下肢间歇性跛行,伴有静息痛,被诊断为下肢动脉硬化闭塞症,院外未正规治疗。1个月前,他右拇趾皮肤出现溃烂,经久不愈。患者慕名求助于我院介入科主任李江涛主任医师,通过造影检查发现其右下肢股浅动脉完全闭塞,导致下肢动脉缺血加重,引起拇趾溃烂,面临截肢风险。在经过多次评估和家属的充分沟通后,介入血管科团队决定为患者实施“股浅动脉球囊扩张+溶栓术”。
与时间赛跑,为生命护航,各项术前准备一切就绪,12月26日,按预定方案开始手术。李江涛主任担当主刀,蔡忠医师密切配合。李主任先行左侧股动脉穿刺,并行腹主动脉近段造影,可见腹主动脉、双侧髂总动脉迂曲、多发钙斑形成、右侧股浅动脉中上段完全闭塞。造影后李主任分别用导丝、微导丝缓慢探索闭塞段,在精准操作下,最终将导管插入并通过近12厘米闭塞段,然后退出导管,换用球囊导管对闭塞动脉行球囊扩张成形术,扩张后造影可见血流及栓子,遂给予尿激酶30万单位行溶栓治疗,溶栓后造影显示栓子减少,血流恢复通畅,患者症状随即明显改善。随着右侧股浅动脉成功打通,手术室里紧张的气氛变得轻松,随之响起了热烈、喜悦的掌声。
手术中,为了保护老人肾功能,如此复杂的手术造影剂用量还不到80ml,并在2小时内完美地完成了介入诊疗。术后的蒋大爷,摆脱了病痛的折磨,开心得像个孩子,看到医护人员,他总是感激地说: “74岁了,我又活了一回,是你们给了我第二次生命。”经过医护人员的精心护理,蒋大爷在术后3天就康复出院了。
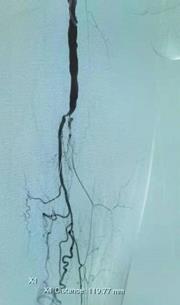
造影可见股浅动脉近12厘米闭塞段
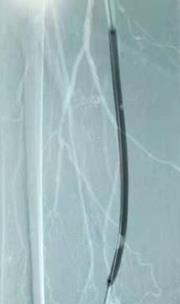
球囊导管对闭塞动脉行球囊扩张成形术
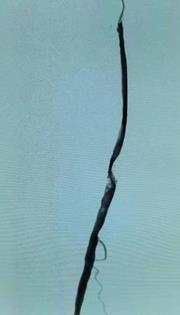
扩张溶栓后可见栓子减少,血流通畅
因右下肢动脉硬化闭塞症、面临截肢风险的蒋大爷,在我院介入血管科接受”下肢动脉球囊扩张+溶栓术”,重新开通病变血管,恢复了“生命管道”,挽救了濒临坏死的肢体。此技术系我区首次开展,也标志着介入血管科迈入新的台阶!
什么是“腿梗”?
腿部也会“中风”吗?介入血管科李江涛主任介绍,“腿梗”又称下肢动脉硬化闭塞症,是由于下肢动脉粥样硬化斑块形成,引起下肢动脉狭窄、闭塞,进而导致肢体慢性缺血。
“腿梗”患者早期可无明显症状,或仅有轻微不适,如畏寒、发凉等。之后逐渐出现间歇性跛行症状,休息后症状可缓解。病变进一步发展,则出现静息痛,即在休息时存在肢端疼痛,平卧及夜间休息时容易发生。最终肢体可出现溃疡、坏疽,甚至导致截肢。
“腿梗”常规可通过微创介入技术重新开通病变血管。该技术最先应用于心血管疾病的介入治疗,而下肢动脉作为人体最长的血管,在此项技术的应用中有着得天独厚的优势,也受到最新国际疾病指南的推荐。
李主任介绍,患有原发性高血压病、糖尿病、长期吸烟的人群,特别是超过50岁的人群,如出现下肢冷感、苍白,进而间歇性跛行,后期病肢皮肤温度明显降低、色泽苍白或发绀,或出现静息痛、肢体远端缺血性坏疽、溃疡等症状,应高度警惕“腿梗”可能,及时到医院就诊。特别是秋冬季是下肢动脉硬化闭塞症的高发季节,但很多患者以普通腰腿痛对待,因而耽误了治疗。如不及早干预,后期将严重影响患者生活质量,甚至威胁到生命。
目前下肢动脉闭塞硬化症最新的治疗理念是“减容术”:即通过减少管腔负荷、扩大管腔容量,解决血管远期通畅率不佳、支架内再狭窄等诸多问题。而配合药物球囊更是可以把有效的药物直接输送到病变血管部位,防止后期复发狭窄,为患者带来更长期的治疗获益。




